Статьи
Хирургическая анатомия косоглазия. Что надо помнить офтальмохирургу?
01.09.2018

Ведение пациента с косоглазием включает в себя тщательное обследование и различные методы лечения, в том числе коррекцию аметропий, ортоптику, лечение амблиопии и хирургическое лечение. Лечение амблиопии должно проводиться до хирургического вмешательства.
Следует четко обрисовать цели и опасности хирургического вмешательства родителям, ребенку, и, в случае косоглазия у взрослого, самому пациенту. Родители должны понимать важность постоянного наблюдения, особенно в период зрительного развития, длящегося примерно все первое десятилетие жизни.
Дальнозоркость, сходящееся косоглазие, паралич отводящего нерва
Обследование хирургического больного должно включать в себя данные анамнеза, в том числе возраст дебюта, направление косоглазия, изменения объема и направления девиации с течением времени, проведенное нехирургическое и оперативное лечение и семейный анамнез. Большое значение имеет полное офтальмологическое обследование, включающее в себя определение циклоплегической рефракции. Острота зрения с соответствующей коррекцией должна определяться для дали и вблизи. Перед определением угла девиации следует полностью скорригировать аномалии рефракции. Необходимо измерять текущую коррекцию, а также обращать внимание на призменную коррекцию, если она имеется.
Косоглазие
Большое значение имеет оценка сенсорных и двигательных функций . Исследование сенсорного статуса должно включать в себя тесты на фузию и стереопсис, если пациент достаточно взрослый, чтобы их выполнить. У детей постарше, а также у взрослых с несодружественным косоглазием и диплопией возможно построение диаграммы поля единого бинокулярного зрения. Объем исследования двигательных функций зависит от клинической картины и возраста пациента. Сложное несодружественное косоглазие в нескольких плоскостях с ограничением объема движений требует особого внимания. Информативны диаграммы объема движений глаз как дукций, так и верзий.
На тактику хирургического лечения и выбор методики у пациентов, ранее перенесших офтальмохирургическое вмешательство, могут влиять изменения переднего отрезка и сетчатки. При осмотре следует обращать внимание на конъюнктивальные послеоперационные рубцы и состояние цилиарных сосудов над сухожилиями и местами прикрепления прямых мышц. Перед выполнением хирургического вмешательства по поводу косоглазия необходимо осмотреть хориоретинальные рубцы после ранее выполненных оперативных вмешательств.
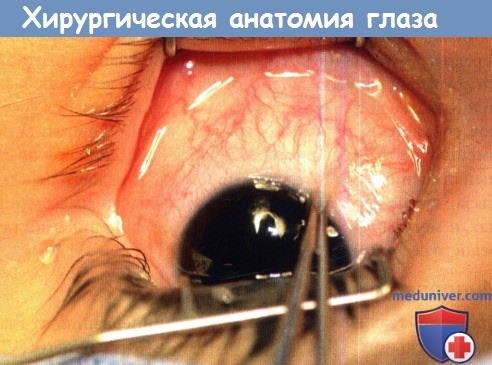
а) Конъюнктива . Конъюнктива представляет собой слизистую оболочку, покрывающая наружную поверхность глаза позади лимба. В одном миллиметре кзади от лимба конъюнктива срастается с теноновой капсулой и межмышечной перегородкой. Эта зона сращения имеет значение при проведении тракционных тестов и при поворотах глаза пинцетом перед операцией. Кзади от зоны сращения конъюнктиву можно отделить от нижележащей теноновой капсулы.
Конъюнктива почти прозрачна и обильно кровоснабжается. Прилегая к лимбу, конъюнктива участвует в образовании развитой анастомозирующей коллатеральной сосудистой сети переднего сегмента. После местного применения 2,5% фенилэфрина нормальные конъюнктивальные сосуды сужаются; нижележащие передние цилиарные сосуды — нет. Становятся видны передние цилиарные сосуды, места прободения ими склеры и анастомозирующие ветви к соседним прямым мышцам. Визуализируются места прикрепления четырех прямых мышц. Приблизительно в 10 мм от лимба через конъюнктиву виден передний край лежащей вне мышечной воронки жировой клетчатки. Эти признаки позволяют установить факт перенесенного ранее оперативного вмешательства и определить место разреза.
Конъюнктива не препятствует движениям глазного яблока. Рубцы конъюнктивы могут вызывать ограничение подвижности глаза.
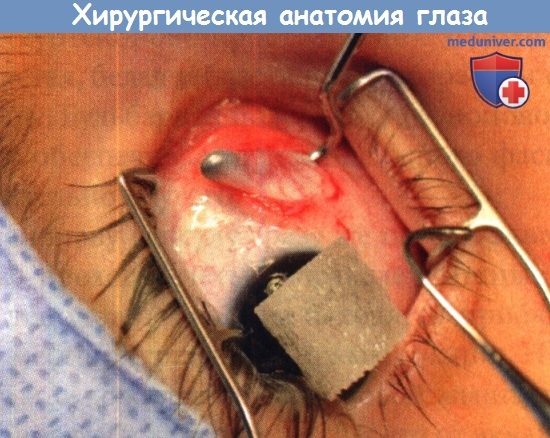
б) Тенонова капсула . Тенонова капсула — плотный прозрачный почти лишенный сосудов фасциальный слой, простирающийся от лимба к зрительному нерву. Спереди она лежит сразу под конъюнктивой, которая легко отделяется от теноновой капсулы, начинающейся в 1 мм от лимба. В трех миллиметрах кзади от лимба тенонова капсула срастается с нижележащей межмышечной перегородкой и они образуют единый фасциальный слой. Позади этой зоны тенонова капсула образует влагалище глазного яблока и формирует потенциальное пространство (субтеноново пространство). У молодых людей капсула толстая, белая и блестящая, с возрастом она становится тоньше. Бульбарная поверхность теноновой капсулы гладкая, что обеспечивает движение одного фасциального слоя относительно другого.
Через тенонову капсулу сразу же позади экватора глазного яблока проходят четыре прямые мышцы. Места пересечения теноновой капсулы находятся приблизительно в 10 мм от мест прикрепления прямых мышц. Нижняя косая мышца и сухожилие верхней косой мышцы проходят сквозь тенонову капсулу сразу же спереди от экватора. Места пересечения теноновой капсулы глазодвигательными мышцами напоминают манжету рукава свитера и представляют собой точки прикрепления теноновой капсулы и капсул четырех прямых мышц, нижней косой мышцы и сухожилия верхней косой мышцы. Эти места прикрепления являются важными ориентирами при операциях по поводу косоглазия и при репозиции ускользнувших мышц.
Места прободения теноновой капсулы мышцами позволяют выделить в теноновой капсуле заднюю и переднюю части. Передняя часть теноновой капсулы простирается от мест прободения теноновой капсулы мышцами до лимба, а задняя часть теноновой капсулы — от мест прободения ее мышцами до зрительного нерва.
Тенонова капсула отделяет жировую клетчатку глазницы от глазного яблока. Передняя часть теноновой капсулы отделяет лежащую вне мышечного конуса жировую клетчатку от глазного яблока; задняя часть теноновой капсулы отделяет лежащую внутри мышечного конуса жировую клетчатку от глазного яблока. От наружной поверхности теноновой капсулы к надкостнице глазницы тянутся фиброзные перегородки. Важно избегать повреждения теноновой капсулы во время операции. При повреждении теноновой капсулы жировая клетчатка пролабирует в субтеноново пространство. Рубцевание может привести к образованию сращений с жировой клетчаткой и ограничению подвижности глаза.
в) Капсулы мышц и межмышечная перегородка . Прямые и косые мышцы и сухожилия лежат в соединительнотканных капсулах. Кпереди от мест прободения мышцами теноновой фасции капсулы прямых мышц хорошо развиты. С возрастом капсула истончается. Если вне зоны оперативного вмешательства капсула мышцы осталась интактной, постоперационное рубцевание менее выражено. Кзади от места прободения теноновой фасции мышечные капсулы становятся совсем тонкими.
Межмышечная перегородка представляет собой тонкий бессосудистый слой соединительной ткани, являющийся продолжением мышечных капсул и простирающийся от края прямой мышцы до края соседней прямой мышцы. Кпереди от места прободения теноновой капсулы прямыми мышцами межмышечная перегородка образует тонкий отдельный слой, лежащий сразу же под теноновой капсулой и прилегающий к склере. Считается, что сзади от места прободения прямыми мышцами теноновой капсулы межмышечная перегородка разделяет жировую клетчатку, лежащую внутри мышечного конуса и лежащую кнаружи от него. Однако существование этой части межмышечной перегородки недавно было поставлено под сомнение: она может являться передней частью соединительнотканных блоков.
Межмышечная перегородка соединена с нижней косой мышцей и формирует тяж шириной примерно 2 мм, идущий от задне-наружного края мышцы.
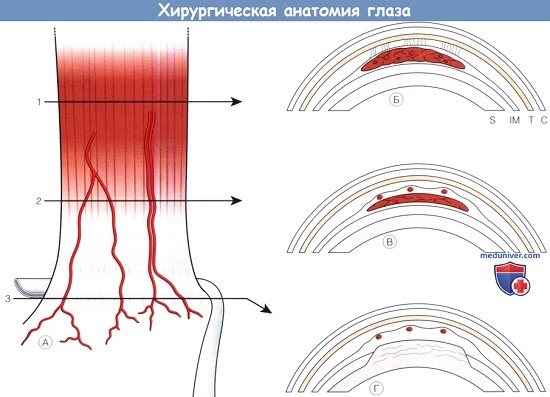
г) Кровоснабжение . Глазодвигательные мышцы кровоснабжаются глазной артерией. Латеральная мышечная ветвь глазной артерии кровоснабжает наружную прямую, верхнюю прямую, верхнюю косую мышцы и мышцу, поднимающую верхнее веко. Наружная прямая мышца получает кровоснабжение также от слезной артерии. Медиальная мышечная ветвь глазной артерии кровоснабжает нижнюю прямую, внутреннюю прямую и нижнюю косую мышцы. Нижняя прямая и нижняя косая мышцы также кровоснабжаются подглазничной артерией.
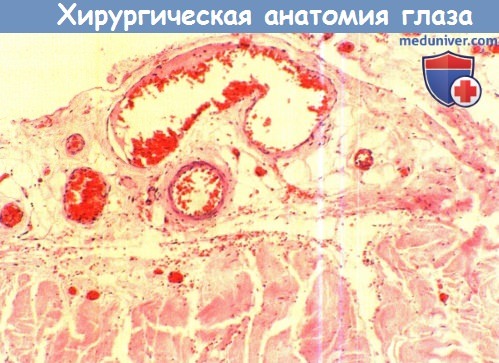
В каждой из четырех прямых мышц проходят передние цилиарные сосуды, участвующие в кровоснабжении переднего сегмента; две косые мышцы этих сосудов не содержат. Согласно классическому описанию, через каждую прямую мышцу проходят две передних цилиарных артерии, за исключением наружной, через которую проходит одна. Такое изображение кровоснабжения глаза поочередно воспроизводится в офтальмологической литературе, согласно ему передние цилиарные сосуды проходят в толще мышцы и сухожилия. Однако сосуды выходят из толщи мышцы кзади от места перехода мышцы в сухожилие и идут по поверхности последнего. Количество передних цилиарных сосудов вариабельно.
Вклад передних цилиарных сосудов в кровоснабжение переднего отрезка изучался при помощи флюоресцентной ангиографии радужки. Тенотомия одной из вертикальных мышц вызывает значительную задержку заполнения сосудов соответствующего сегмента радужки. Оперативные вмешательства на вертикальных прямых мышцах в большей степени ухудшают кровоснабжение переднего отрезка глаза, чем вмешательства на горизонтальных прямых мышцах, и могут быть связаны с риском развития ишемии переднего сегмента.
д) Иннервация . Глазодвигательные мышцы получают иннервацию от глазодвигательного (III), блокового (IV) и отводящего (VI) нервов. Отводящий нерв иннервирует наружную прямую мышцу. Блоковый нерв иннервирует верхнюю косую мышцу. Глазодвигательный нерв делится на верхнюю и нижнюю порции. Верхняя порция иннервирует мышцу поднимающую верхнее веко и верхнюю прямую мышцу, а нижняя порция иннервирует внутреннюю прямую, нижнюю прямую и нижнюю косую мышцы. Нервы, иннервирующие прямые мышцы, проникают в брюшко мышцы примерно на границе задней и средней трети мышцы. Нижняя косая мышца получает иннервацию в зоне, лежащей с латеральной стороны от нижней прямой мышцы. Верхняя косая мышца получает иннервацию с нижней стороны в средней трети мышцы.
е) Склера . Склера состоит из высокоорганизованных коллагеновых волокон. Ее толщина варьирует от 1 мм сразу же сзади от лимба до 0,33 мм сразу же позади мест прикрепления прямых мышц, где риск перфорации склеры в ходе операции по поводу косоглазия наибольший.
ж) Блоки глазницы . Описана очень сложная система блоков в передней части глазницы. Каждая прямая мышца проходит через окружающее ее кольцо соединительной ткани вблизи экватора глазного яблока, фиксированное к стенке глазницы. Блоки состоят из коллагена, тяжей гладкомышечной ткани и эластина. Они тесно и активно взаимодействуют с глазодвигательными мышцами, в том числе действуют в качестве функциональной точки фиксации и не позволяют мышце соскальзывать вбок. Аномалии глазницы, заболевания, травмы и хирургические вмешательства, нарушающие целостность блоков глазницы, могут вызывать выраженные нарушения подвижности глаза.
з) Прямые мышцы . Четыре поперечно-полосатые прямые мышцы начинаются от кольца Zinn у верхушки глазницы. Длина каждой составляет 40 мм, они прикрепляются к склере спереди от экватора глазного яблока. По «спирали Tillaux» внутренняя прямая мышца прикрепляется в 5,5 мм от лимба, нижняя прямая мышца — в 6,5 мм, наружная прямая — в 6,9 мм, а верхняя прямая мышца — в 7,7 мм от лимба. В действительности дистанции прикрепления мышц несколько вариабельны. Прямые мышцы прикрепляются к склере по кривой линии, особенно вертикальные прямые мышцы, у которых височный край мышцы располагается дальше от лимба, чем носовой.
Внутренняя прямая мышца осуществляет приведение, наружная прямая мышца — отведение. Верхняя прямая мышца осуществляет супрадукцию, а нижняя прямая мышца — инфрадукцию; обе эти мышцы также имеют дополнительные функции — приведение и торзию.
Внутренняя прямая мышца идет вперед вдоль медиальной стенки глазницы и прикрепляется к склере, она соприкасается с глазным яблоком по дуге длиной 6 мм. Существует риск случайного повреждения этой мышцы при операциях на решетчатых пазухах и иссечении носового птеригиума. Вследствие отсутствия фасциальных сращений с косыми мышцами и натяжения с их стороны и относительно короткой дуги контакта с глазным яблоком, риск «потери» внутренней прямой мышцы во время операции наибольший.
Наружная прямая мышца идет вперед вдоль латеральной стенки глазницы до места прикрепления к склере и соприкасается с глазным яблоком по дуге длиной 10 мм. Нижняя косая мышца прикрепляется к склере в непосредственной близости от нижнего края наружной прямой мышцы, в 8-10 мм позади от нижнего края прикрепления наружной прямой мышцы. Наружная прямая и нижняя косая мышцы соединены фасциальными сращениями, зачастую это может помочь хирургу локализовать наружную прямую мышцу при ее отделении от склеры во время операции или при травме.
Нижняя прямая мышца идет вперед, латерально и вниз до присоединения к склере. Когда глаз находится в первичной позиции взора, нижняя прямая мышца образует со зрительной осью угол 23°. Она имеет фасциальные сращения с нижней косой мышцей и ретракторами нижнего века. Если во время рецессии или резекции нижней прямой мышцы эти сращения не разделить, может измениться форма глазной щели. Соединительнотканные сращения между верхней прямой и верхней косой мышцами могут помочь хирургу при локализации "потерявшейся" верхней прямой мышцы.
Верхняя прямая мышца идет вперед, латерально и вверх до своего прикрепления к склере. Когда глаз находится в первичной позиции взора, она образует со зрительной осью угол в 23°. Верхняя прямая мышца имеет фасциальные сращения с сухожилием верхней косой мышцы и мышцы поднимающей верхнее веко. Если во время рецессии или резекции верхней прямой мышцы эти сращения не были разделены, может изменяться форма глазной щели. Соединительнотканные сращения между нижней прямой и нижней косой мышцами могут помочь хирургу в локализации «потерявшейся» нижней прямой мышцы.

и) Верхняя косая мышца . Функции верхней косой мышцы — это инциклоторзия, опускание и отведение. Относительно торзии верхняя косая мышца является антагонистом нижней косой мышцы. Другие функции не являются строго антагонистичными нижней косой мышце.
Верхняя косая мышца начинается от надкостницы верхушки глазницы над кольцом Zinn и идет вперед вдоль верхнемедиальной стенки глазницы . Она переходит в шнурообразное сухожилие, которое перекидывается через блок (trochlea) и идет в задне-латеральном направлении под углом приблизительно 51-54° с сагиттальной плоскостью. Сухожилие проходит под верхней прямой мышцей и, веерообразно расширяясь, прикрепляется к склере в верхневисочном квадранте. Передний край его прикрепления лежит вблизи от наружного края верхней прямой мышцы, начинаясь в 4-6 мм кзади от прикрепления верхней прямой мышцы.
Тонкое широкое сухожилие верхней косой мышцы простирается назад примерно на 11 мм, но его локализация очень вариабельна. Задний край прикрепления сухожилия находится в 6-7 мм от зрительного нерва. Верхневисочная вортикозная вена может выходить из склеры с височной стороны от верхней косой мышцы, под местом ее прикрепления или, иногда, проходить между волокнами в месте прикрепления.
Встречаются аномалии сухожилия верхней косой мышцы. Оно может быть излишне длинным, провисать или идти в аномальном направлении. Оно может аномально прикрепляться с носовой стороны от верхней прямой мышцы, или к теноновой капсуле и своему блоку, или вообще отсутствовать. Провисание сухожилия верхней косой мышцы выявляется интраоперационно с помощью «расширенного» тракционного теста.
Носовой край верхней прямой мышцы имеет фасциальные связи с межмышечной перегородкой, которая окружает мышцу и формирует ее капсулу. Если с носовой стороны межмышечная перегородка тонкая, атрофичная или повреждена во время назальной тенотомии, разрезанные концы сухожилия могут разойтись на большое расстояние, вызвав паралич верхней косой мышцы. Восстановление целостности сухожилия может быть затруднено. От нижней поверхности капсулы верхней прямой мышцы к верхней поверхности сухожилия верхней косой мышцы тянется уздечка. При объемных вмешательствах на одной или другой мышце уздечку следует рассекать.
к) Нижняя косая мышца . Нижняя косая мышца осуществляет экзциклоторзию, поднимание и отведение. Относительно торзии нижняя косая с верхней косой мышцей образует пару антагонистов. Другие функции нижней косой мышцы не являются строго антагонистичными верхней косой мышце.
Нижняя косая мышца начинается от верхнечелюстной кости вблизи слезной ямки. Она идет назад и латерально, и образует угол примерно 51° с сагиттальной плоскостью, идущей через начало мышцы. После того как нижняя косая проходит под нижней прямой мышцей, нижняя косая идет вверх и прикрепляется к склере вблизи макулы. Сухожилие нижней косой мышцы, длиной 1-2 мм,— самое короткое из всех сухожилий глазодвигательных мышц. Нижняя косая мышца прикрепляется в 8-12 мм кзади от прикрепления наружной прямой мышцы, вблизи от ее нижнего края. Отмечается выраженная вариабельность локализации и конфигурации прикрепления нижней косой мышцы.
Нижневисочная вортикозная вена лежит вблизи от нижней косой мышцы, и ее можно повредить при выделении нижней косой мышцы или при рецессии нижней косой мышцы, когда мышца фиксируется к новому месту прикрепления, которое может находиться вблизи от выхода вортикозной вены из склеры. Локализация выхода нижневисочной вортикозной вены из склеры вариабельна, но часто он локализуется вблизи латерального края нижней косой мышцы, 8-10 мм кзади от латерального конца прикрепления нижней прямой мышцы.
Сосудисто-нервный пучок входит в нижнюю косую мышцу в том месте, где она проходит под нижней прямой мышцей. Сосудисто-нервный пучок может служить действующей точкой фиксации нижней косой мышцы, особенно после ее передней транспозиции.
Часто встречается гиперфункция нижней косой мышцы, особенно при врожденной эзотропии, периодической экзотропии и параличе верхней косой мышцы. Гиперфункция нижней косой мышцы клинически оценивается по шкале от 1 до 4. Гиперфункцию нижней косой мышцы необходимо отличать от других причин элевации глазного яблока при приведении. Гиперфункция нижней косой мышцы часто сопутствует диссоциированной вертикальной девиации.



- Читать далее " Подготовка к операции по поводу косоглазия "
Оглавление темы "Хирургическое лечение косоглазия.": Хирургическая анатомия косоглазия. Что надо помнить офтальмохирургу? Подготовка к операции по поводу косоглазия Разрезы при операции на глазе по поводу косоглазия Техника шва и принципы операции на глазодвигательных мышцах Принципы и техника рецессии глазодвигательной мышцы (укорочения) Техника операции рецессии (укорочения) горизонтальной мышцы глаза